Эпидуральная анестезия — самый распространённый метод обезболивания в современном акушерстве. По данным российских перинатальных центров, в 2025 году её использовали примерно 30-40% рожениц, а в крупных городских роддомах — до 60-70%. Несмотря на массовое применение, вокруг эпидуральной анестезии по-прежнему ходит масса мифов: от «ребёнок родится заторможенным» до «потом всю жизнь будет болеть спина». Разберёмся, что из этого правда.
Как работает эпидуральная анестезия
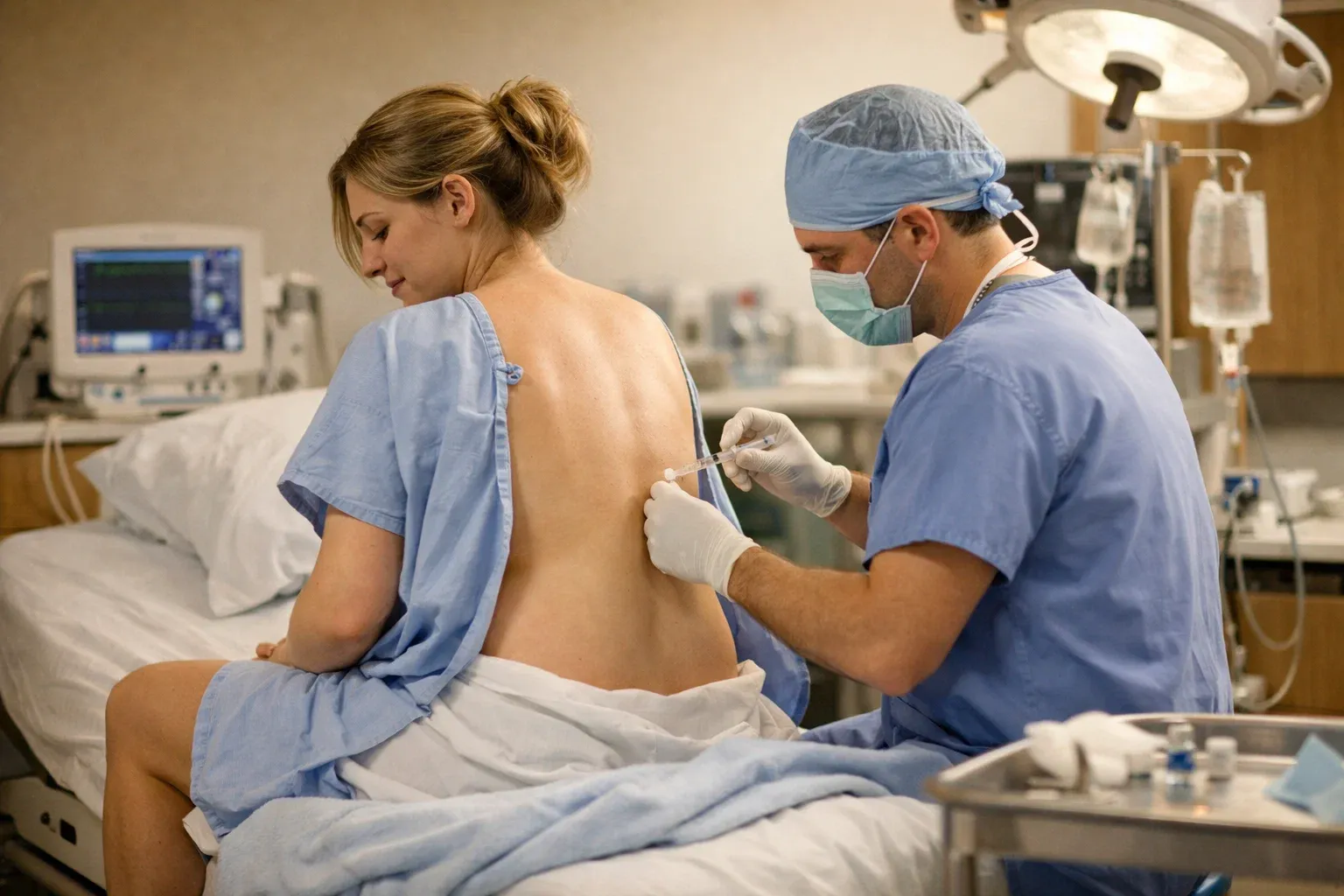
Суть метода — блокировка болевых импульсов на уровне спинномозговых нервов. Анестезиолог вводит тонкий катетер в эпидуральное пространство позвоночника (между твёрдой мозговой оболочкой и стенками позвоночного канала) на уровне поясничного отдела — обычно между L3 и L4 позвонками.
Через катетер поступает раствор местного анестетика (чаще всего ропивакаин или бупивакаин в низкой концентрации), который блокирует передачу болевых сигналов от матки к мозгу. При этом женщина сохраняет сознание, может двигать ногами (при правильно подобранной дозе) и активно участвовать в процессе родов.
Процедура установки занимает 10-15 минут. Обезболивающий эффект наступает через 15-20 минут после введения препарата. Катетер остаётся на месте до окончания родов, что позволяет добавлять анестетик по мере необходимости.
Когда делают эпидуральную анестезию
Оптимальное время — активная фаза первого периода родов, когда раскрытие шейки матки достигает 3-5 см. Слишком раннее введение (при раскрытии менее 3 см) может замедлить родовую деятельность. Слишком позднее (при раскрытии более 8 см) — просто не успеет подействовать в полную силу.
На практике решение принимается индивидуально. Если боль нестерпима при раскрытии 2 см — анестезиолог не будет ждать «нормативных» 3 см. Современные протоколы акцентируют внимание на состоянии роженицы, а не на формальных цифрах.
Плюсы эпидуральной анестезии
Эффективное обезболивание. Эпидуральная анестезия снимает 85-95% болевых ощущений. Ни один другой метод — ни дыхательные техники, ни массаж, ни инъекции спазмолитиков — не даёт сопоставимого результата.
Сохранение сознания и контакта. В отличие от общего наркоза, женщина остаётся в полном сознании, может общаться с медперсоналом и партнёром, видит рождение ребёнка. Это принципиально важно для психоэмоционального состояния.
Снижение стрессовых гормонов. Сильная боль провоцирует выброс адреналина и кортизола, которые сужают сосуды плаценты и ухудшают кровоснабжение плода. Адекватное обезболивание нормализует маточно-плацентарный кровоток.
Контроль артериального давления. У женщин с гипертензией или преэклампсией эпидуральная анестезия помогает снизить давление, что является прямым медицинским показанием к её применению.
Возможность перехода к кесареву. Если во время родов возникает необходимость экстренного кесарева сечения, через уже установленный катетер можно ввести более концентрированный анестетик и провести операцию без общего наркоза.
Минусы и побочные эффекты
Снижение артериального давления. Встречается у 10-15% женщин. Проявляется головокружением и тошнотой. Корректируется внутривенным введением жидкости и, при необходимости, медикаментами. Именно поэтому перед эпидуральной анестезией всегда ставят капельницу.
Затруднение мочеиспускания. Анестетик снижает чувствительность мочевого пузыря — женщина не ощущает позывов. В большинстве случаев ставят мочевой катетер на время действия анестезии.
Замедление второго периода родов. Потужной период может удлиниться, так как роженица хуже ощущает потуги. Современные протоколы предусматривают снижение дозы анестетика к моменту полного раскрытия, чтобы вернуть ощущение потуг.
Постпункционная головная боль. Возникает у 1-2% пациенток в случае случайного прокола твёрдой мозговой оболочки. Головная боль усиливается в вертикальном положении, ослабевает лёжа. Обычно проходит самостоятельно за 3-7 дней, в упорных случаях проводится лечение.
Боль в спине в месте прокола. Локальная болезненность в точке введения катетера в течение нескольких дней после родов — нормальное явление. Хроническая боль в спине, которую часто приписывают эпидуральной анестезии, по данным крупных исследований, не связана с процедурой: она одинаково часто встречается у женщин, рожавших и без анестезии.
Кожный зуд. Побочный эффект опиоидного компонента, который иногда добавляют к местному анестетику. Встречается у 20-30% женщин, легко устраняется антигистаминными препаратами.
Влияние на ребёнка: что говорят исследования
Это главный вопрос, который беспокоит матерей. Ответ однозначный: при правильном проведении эпидуральная анестезия безопасна для ребёнка.
Местные анестетики проникают в кровоток матери в минимальных количествах, а через плацентарный барьер попадает лишь незначительная часть. Концентрация препарата в крови плода в 3-4 раза ниже, чем в крови матери, и не оказывает клинически значимого воздействия.
Крупное исследование Cochrane (обновлённое в 2024 году, анализ более 40 рандомизированных испытаний) подтвердило: эпидуральная анестезия не влияет на оценку новорождённого по шкале Апгар, не повышает риск реанимационных мероприятий и не связана с нарушениями грудного вскармливания.
Эпидуральная и спинальная анестезия: в чём разница
| Параметр | Эпидуральная | Спинальная |
|---|---|---|
| Место введения | Эпидуральное пространство | Субарахноидальное пространство (глубже) |
| Скорость наступления | 15-20 минут | 3-5 минут |
| Длительность | Неограниченная (через катетер) | 1,5-3 часа (одна инъекция) |
| Основное применение | Обезболивание в родах | Кесарево сечение |
| Степень блокады | Частичная, регулируемая | Полная, ноги не двигаются |
Существует также комбинированная спинально-эпидуральная анестезия (КСЭ), объединяющая быстрый эффект спинального компонента с длительностью эпидурального. Она применяется в сложных случаях и при оперативных родах.
Противопоказания
Абсолютные противопоказания, при которых эпидуральную анестезию проводить нельзя:
- Нарушение свёртываемости крови (коагулопатии, приём антикоагулянтов)
- Инфекция кожи в месте пункции
- Тяжёлый сепсис
- Аллергия на местные анестетики
- Отказ пациентки
- Повышенное внутричерепное давление
Относительные противопоказания (решение принимается индивидуально):
- Заболевания позвоночника (грыжи, сколиоз, перенесённые операции на позвоночнике)
- Татуировка в области поясницы (вопрос дискуссионный — большинство анестезиологов работают через татуировку без проблем)
- Тромбоцитопения (уровень тромбоцитов ниже 70-80 тысяч)
- Неврологические заболевания — оцениваются индивидуально
Как подготовиться и что ожидать
Специальной подготовки не требуется. Перед процедурой анестезиолог проведёт осмотр и опрос: спросит про аллергии, заболевания, перенесённые операции на позвоночнике, приём препаратов. Обязательно подпишете информированное согласие.
Во время установки катетера вас попросят сесть, наклонившись вперёд, или лечь на бок, округлив спину — поза «кошки». Область прокола обрабатывают антисептиком, делают местное обезболивание кожи. Введение иглы ощущается как давление, а не как острая боль. Весь процесс занимает 10-15 минут, и самое сложное в нём — сохранять неподвижность во время схватки.
Частые вопросы родителей
Можно ли отказаться от эпидуральной анестезии, если уже согласилась?
Да, в любой момент до начала процедуры. Даже если вы написали согласие, вы имеете полное право передумать. Точно так же можно попросить анестезию, если изначально планировали рожать без неё — ситуация в родах непредсказуема, и менять решение абсолютно нормально.
Правда ли, что после эпидуральной анестезии чаще делают кесарево?
Нет. Это один из самых устойчивых мифов. Систематические обзоры (включая Cochrane 2024) не выявили связи между эпидуральной анестезией и повышенной частотой кесарева сечения. Эпидуральная анестезия незначительно увеличивает вероятность инструментальных вагинальных родов (вакуум, щипцы), но на частоту кесарева не влияет.
Эпидуральная анестезия входит в ОМС или за неё нужно платить?
В государственных роддомах эпидуральная анестезия выполняется бесплатно по полису ОМС, если есть медицинские показания: слабость родовой деятельности, гипертензия, дискоординация схваток, выраженный болевой синдром. На практике «выраженный болевой синдром» — достаточное основание, и большинство акушеров идут навстречу. При платных родах эпидуральная анестезия обычно включена в стоимость контракта.


